چکیده ای بر تحول جراحی کم تهاجمی در پزشکی مدرن
جراحی کم تهاجمی یکی از بزرگ ترین تحولات پزشکی مدرن به شمار می رود و با هدف کاهش آسیب بافتی، کاهش درد پس از عمل و کوتاهکردن مدت نقاهت بیماران توسعه یافته است. ظهور و پیشرفت تکنیکهای لاپاروسکوپی، به ویژه با ثبت اولین عمل لاپاروسکوپی توسط پیشگامان این حوزه، نقطه عطفی در تاریخ جراحی به وجود آورد.
این روش امکان انجام مداخلات پیچیده با برشهای کوچک را فراهم کرد و به سرعت جایگزین بسیاری از روشهای جراحی باز سنتی شد. بهبود تجهیزات تصویربرداری، توسعه ابزارهای دقیق و ورود فناوریهای نوین، مانند سیستمهای ویدئو لاپاروسکوپی با وضوح بالا، به جراحان این امکان را داد که عملهای ایمنتر، دقیقتر و مؤثرتری انجام دهند. بررسی تحول جراحی کمتهاجمی زمینه لازم برای درک اهمیت اولین عمل لاپاروسکوپی و مسیر تکاملی این تکنیک را فراهم میکند و مبنای علمی مقاله برای تحلیل تاریخچه و توسعه لاپاروسکوپی ارائه میدهد.
مقدمه ای بر عمل لاپاروسکوپی و جایگاه آن در پزشکی نوین
لاپاروسکوپی بهعنوان یک تکنیک جراحی کمتهاجمی، امکان مشاهده و انجام مداخلات در حفره شکم را از طریق برشهای کوچک فراهم میکند و در طول چند دهه گذشته، جایگاه ویژهای در پزشکی نوین پیدا کرده است.
ثبت اولین عمل لاپاروسکوپی توسط پیشگامان این روش، مسیر تحول جراحی را از روشهای سنتی باز به مداخلات کمتهاجمی هموار ساخت. این تکنیک با کاهش درد پس از عمل، کوتاه کردن مدت بستری و بهبود نتایج زیباییشناختی، به سرعت در رشتههای مختلف پزشکی مانند جراحی عمومی، زنانوزایمان، اورولوژی و جراحی چاقی جایگاه خود را تثبیت کرد. پیشرفت ابزارهای لاپاروسکوپی، تجهیز به دوربینهای با وضوح بالا و توسعه سیستمهای تصویربرداری پیشرفته، امکان انجام جراحیهای پیچیده و ایمن را فراهم کرده و اهمیت تاریخی اولین عمل لاپاروسکوپی را در شکلدهی به استانداردهای پزشکی مدرن برجسته میکند.
ریشه های تاریخی آندوسکوپی و مسیر شکل گیری لاپاروسکوپی
ریشههای آندوسکوپی به اواخر قرن نوزدهم بازمیگردد، زمانی که پزشکان برای مشاهده ساختارهای داخلی بدن بدون جراحی باز، به استفاده از ابزارهای ابتدایی مانند سیستوسکوپها روی آوردند. این ابزارها نخستین گامها برای توسعه تکنیکهایی بودند که بعدها به لاپاروسکوپی مدرن منجر شد. نوآوریهای اولیه شامل توسعه روش پنوموپریتون برای ایجاد فضای کاری در حفره شکم و بهبود سیستمهای روشنایی بود.
ثبت اولین عمل لاپاروسکوپی توسط پیشگامان این حوزه، نقطه عطفی در تاریخ پزشکی محسوب میشود؛ این اقدام علمی نشان داد که میتوان با حداقل تهاجم، به دید مستقیم و تشخیصی به اندامهای داخلی دست یافت. مسیر شکلگیری لاپاروسکوپی از تحقیقات اولیه روی حیوانات تا کاربردهای بالینی، نمونهای برجسته از پیشرفت فناوری پزشکی و پیوند میان نوآوریهای علمی و عمل جراحی است.
نخستین تجربه لاپاروسکوپی در تاریخ: اقدام پیشگامانه جورج کلینگ (۱۹۰۱)
جرج کلینگ، جراح آلمانی، در سال ۱۹۰۱ نخستین تجربه ثبتشده لاپاروسکوپی را انجام داد که نقطه عطفی در تاریخ جراحی کمتهاجمی به شمار میرود. او با استفاده از سیستوسکوپ و تکنیک پنوموپریتون، یعنی تزریق هوا برای ایجاد فضای کاری در حفره شکم، این روش را ابتدا روی حیوانات آزمایش کرد.
این اقدام علمی، پایه و اساس تحول آینده جراحی را شکل داد و نشان داد که مشاهده مستقیم اندامهای داخلی بدون برشهای بزرگ و جراحی باز امکانپذیر است. اهمیت این تجربه نه تنها در نوآوری ابزارها و روشها بود، بلکه مسیر توسعه بالینی اولین عمل لاپاروسکوپی را برای دهههای بعد هموار کرد و الهامبخش پزشکان پیشرو در سراسر جهان شد تا این تکنیک را به کاربردهای انسانی و درمانی گسترش دهند.
اولین لاپاروسکوپی انسانی: نوآوریهای هانس کریستیان جاکوبئوس( ۱۹۱۰)
هانس کریستیان جاکوبئوس، پزشک سوئدی، در سال ۱۹۱۰ موفق شد نخستین لاپاروسکوپی انسانی را بهصورت مستند انجام دهد. او با استفاده از ابزارهای ابتدایی اندوسکوپیک توانست حفره شکم بیماران را بهطور مستقیم مشاهده کند و تشخیصهای پزشکی دقیقتری ارائه دهد. این اقدام تاریخی، ادامه مسیر نوآوری آغازشده توسط جورج کلینگ بود و اهمیت روش کمتهاجمی را در محیط بالینی نشان داد.
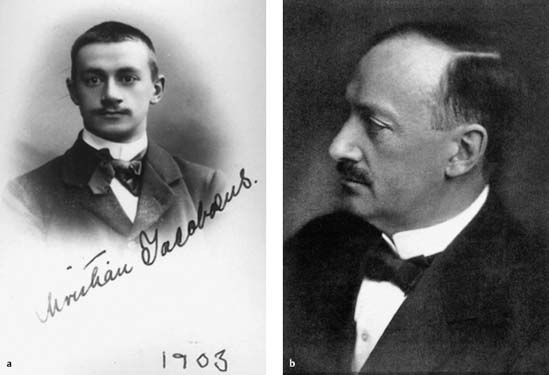
هانس کریستیان جاکوبئوس (Hans Christian Jacobaeus) پزشک داخلی سوئدی (۱۸۷۹–۱۹۳۷)
ثبت اولین عمل لاپاروسکوپی انسانی، مبنای توسعه تکنیکها و ابزارهای پیشرفتهتر، از جمله سیستمهای ویدئو لاپاروسکوپی و تجهیزات مدرن، شد و مسیر تحول جراحی از روشهای سنتی باز به جراحیهای کمتهاجمی و درمانی را هموار کرد. تجربه جاکوبئوس نقطه عطفی در تاریخ پزشکی بود که تأثیر آن تا امروز در تمامی رشتههای جراحی مشهود است.
گذار از لاپاروسکوپی تشخیصی به درمانی: مراحل تکامل ابزار و تکنیک ها
پس از ثبت اولین عمل لاپاروسکوپی و آغاز کاربردهای تشخیصی آن، مسیر توسعه این تکنیک به سرعت به سمت مداخلات درمانی پیش رفت. پیشرفتهای عمده شامل توسعه ابزارهای دقیقتر، سیستم های روشنایی بهتر، و ورود دوربینهای ویدئویی با وضوح بالا بود که امکان مشاهده دقیقتر حفره شکم و انجام عملهای پیچیده را فراهم میکرد. یکی از نقاط عطف مهم در این تحول، انجام نخستین اپاندکتومی لاپاروسکوپی در سال ۱۹۸۳ توسط کورت سیم بود که نشان داد لاپاروسکوپی میتواند تنها برای تشخیص به کار نرود بلکه ابزار درمانی قدرتمندی نیز باشد.
در این دوره، تمرکز بر بهبود ایمنی، کاهش زمان عمل و افزایش دقت جراحی، توسعه تجهیزات جدید و آموزش مهارتهای ویژه جراحان، مسیر تبدیل لاپاروسکوپی از یک تکنیک صرفاً تشخیصی به یک روش درمانی استاندارد را هموار کرد. این تکامل، اهمیت تاریخی اولین عمل لاپاروسکوپی را برجسته میکند، زیرا پایه علمی و عملی پیشرفتهای بعدی را شکل داد و استانداردهای پزشکی مدرن را برای جراحی کمتهاجمی ایجاد کرد.
نقاط عطف لاپاروسکوپی مدرن
تاریخ لاپاروسکوپی مدرن با نقاط عطف مهمی شکل گرفته است که تحول آن را از یک روش تشخیصی ساده به یک استاندارد درمانی گسترده نشان میدهد. پس از ثبت اولین عمل لاپاروسکوپی، تحولات تکنیکی و علمی امکان انجام مداخلات پیچیده را فراهم کرد. یکی از نخستین نقاط عطف مهم، انجام اپاندکتومی لاپاروسکوپی در سال ۱۹۸۳ توسط کورت سیم بود که نشان داد لاپاروسکوپی میتواند علاوه بر تشخیص، بهطور مؤثر برای درمان بیماریها به کار رود.
ظهور لاپاروسکوپی یک تغییر بنیادی در مسیر تحول پزشکی رقم زد. ورود سیستمهای ویدئو لاپاروسکوپی با وضوح بالا، امکان دید دقیقتر و آموزش بهتر جراحان را فراهم کرد و موجب انقلاب ویدئوالاپارسکوپی شد. این دوره، با ارتقای ابزارها، تجهیزات تصویربرداری و تکنیکهای نوین، باعث شد لاپاروسکوپی به یکی از ستونهای اصلی جراحی کمتهاجمی در پزشکی مدرن تبدیل شود و مسیر پیشرفتهای بعدی، از جراحی عمومی تا جراحیهای تخصصی و روباتیک، هموار گردد.
مزیتهای بالینی و پیامدهای درمانی لاپاروسکوپی در طب امروز
پس از ثبت اولین عمل لاپاروسکوپی و گذار آن از تکنیک تشخیصی به درمانی، مزایای بالینی این روش بهطور گسترده مورد توجه قرار گرفت. لاپاروسکوپی، با کاهش تهاجم جراحی، درد کمتر پس از عمل، کاهش مدت بستری و بهبود نتایج زیباییشناختی، جایگاه ویژهای در پزشکی مدرن یافته است. این روش به جراحان امکان انجام مداخلات پیچیده با دقت بالاتر و ایمنی بیشتر را میدهد و میزان خونریزی و عفونت پس از عمل را کاهش میدهد. علاوه بر این، بیماران سریعتر به زندگی روزمره بازمیگردند و دوران نقاهت کوتاهتری دارند. مزایای درمانی لاپاروسکوپی، از جمله در جراحیهای عمومی، زنانوزایمان، اورولوژی و جراحی چاقی، نشاندهنده اهمیت تاریخی اولین عمل لاپاروسکوپی و تأثیر آن در تعیین استانداردهای جراحی کمتهاجمی در پزشکی امروز است.
چالش ها، محدودیت ها و موانع تکنیکی در مسیر رشد لاپاروسکوپی
با وجود مزایای چشمگیر لاپاروسکوپی، مسیر رشد و توسعه آن با چالشها و محدودیتهایی همراه بوده است. یکی از مهمترین این موانع، نیاز به مهارت و تجربه بالای جراحان برای انجام عملهای کمتهاجمی است. تجهیزات لاپاروسکوپی پیچیده و هزینه بر بوده و آموزش کار با آن ها زمانبر است.
علاوه بر این، برخی انواع جراحیهای اورژانسی یا پیچیده ممکن است هنوز برای تکنیکهای کمتهاجمی مناسب نباشند. برای درک بهتر زمینه تاریخی و نحوه شکلگیری این چالشها، میتوانید به مقاله تاریخچه لاپاروسکوپی مراجعه کنید، جایی که مسیر توسعه ابزارها، تکنیکها و ثبت اولین عمل لاپاروسکوپی به تفصیل بررسی شده است. شناخت این محدودیتها به جراحان و محققان کمک میکند تا روشهای آموزشی و تکنولوژیک موثرتری برای ارتقای استانداردهای لاپاروسکوپی طراحی کنند.
تحلیل علمی تحول لاپاروسکوپی در مقایسه با جراحی باز
تحول لاپاروسکوپی نسبت به جراحی باز، یکی از مهمترین پیشرفت های پزشکی مدرن است. با ثبت اولین عمل لاپاروسکوپی و توسعه تکنیکهای کمتهاجمی، جراحان توانستند عملهای پیچیده را با حداقل آسیب به بافتها، کاهش درد و کوتاهتر شدن دوران نقاهت انجام دهند. در مقایسه با جراحی باز، لاپاروسکوپی مزایای قابل توجهی در کاهش خونریزی، کاهش ریسک عفونت و بهبود نتایج زیباییشناختی ارائه میدهد.
این تحلیل علمی نشان میدهد که انتخاب روش جراحی نه تنها بر اساس نوع بیماری، بلکه با در نظر گرفتن مهارت جراح و تکنولوژیهای موجود صورت میگیرد، و اهمیت تاریخی اولین عمل لاپاروسکوپی در تعیین استانداردهای پزشکی مدرن را برجسته میکند.
تأثیر نخستین اعمال لاپاروسکوپی بر آینده جراحیهای کم تهاجمی
تأثیر نخستین بررسی تاریخچه و تحولات لاپاروسکوپی نشان میدهد که ثبت اولین عمل لاپاروسکوپی نقطه عطفی در مسیر توسعه جراحیهای کمتهاجمی بوده است. این تجربه اولیه، نه تنها پایه علمی و عملی تکنیکهای مدرن را فراهم کرد، بلکه الهامبخش پیشرفت ابزارها، تجهیزات تصویربرداری و تکنیکهای نوین در جراحی شد.
امروزه، مزایای جراحی کمتهاجمی، از جمله کاهش آسیب بافتی، کاهش درد پس از عمل، کوتاه شدن دوران نقاهت و بهبود نتایج بالینی، نشاندهنده اهمیت تاریخی و کاربردی این دستاورد اولیه است. آینده جراحیهای کمتهاجمی با ادامه نوآوری در تکنیکها، تجهیز ابزارها به سیستمهای هوشمند و ورود رباتیک و فناوریهای پیشرفته، ارتباط مستقیم با مسیر آغازین اولین عمل لاپاروسکوپی دارد و نقش محوری آن در شکلدهی استانداردهای پزشکی مدرن را برجسته میکند.
منابع:
https://www.frontiersin.org/journals/surgery/articles/10.3389/fsurg.20
https://www.researchgate.net/publication/51034186_100_Years_of_Thoracoscopy_Historical_Notes